Введение
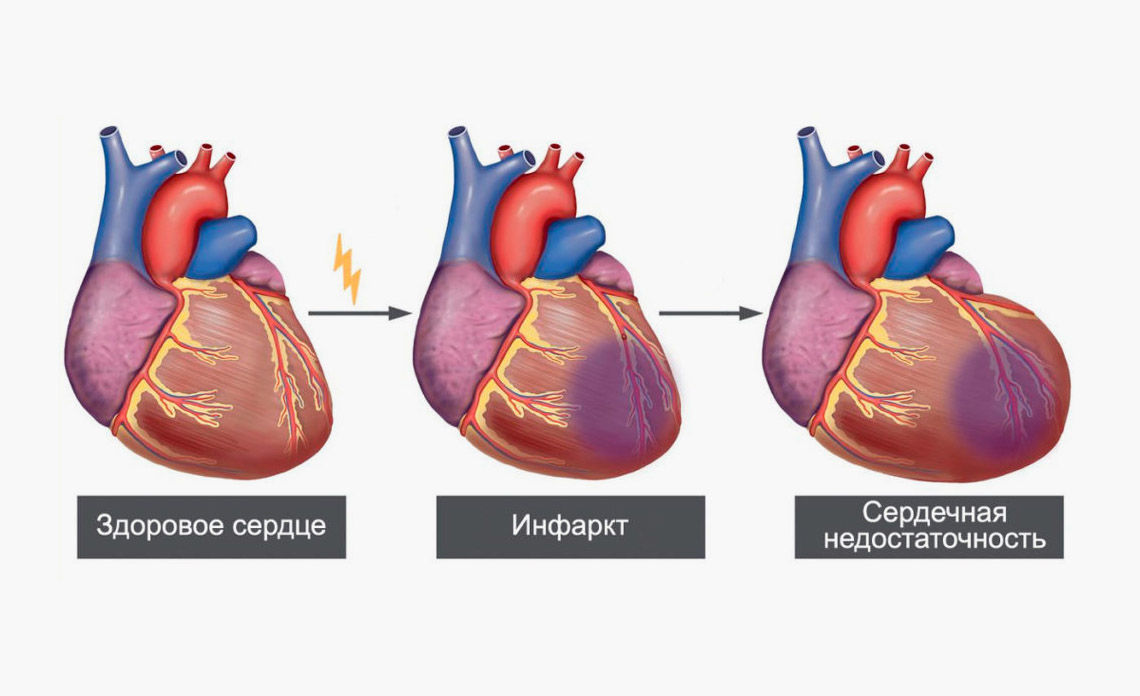
Инфаркт миокарда (infarcutus myocardi) — острое заболевание, характеризующееся образованием некротического очага в сердечной мышце вследствие абсолютной или относительной недостаточностью коронарного кровотока. Классическое описание клинической картины инфаркта было дано в 1909 г. крупнейшими русскими клиницистами В.П.Образцовым и Н.Д.Стражеско.
Причины инфаркта:
- Атеросклероз сосудов сердца, в частности коронарных артерий. В 97% случаев атеросклеротическое поражение стенок сосудов приводит к развитию ишемии миокарда с критическим сужением просвета артерий и длительным нарушением кровоснабжения миокарда.
- Тромбоз сосудов, к примеру, при коронарите различного генеза. Полное прекращение кровоснабжения мышцы происходит вследствие обтурации (закупорки) артерий или мелких сосудов атеросклеротической бляшкой или тромбом.
- Эмболия венечных артерий, например, при септическом эндокардите, реже заканчивается образованием некротического очага, тем не менее являясь одной из причин формирования острой ишемии миокарда.
Этиология и патогенез
В подавляющем большинстве случаев основной причиной инфаркта миокарда является, как мы уже говорили, атеросклероз коронарных артерий и осложненный тромбозом. Значительно реже инфаркт может возникнуть вследствие функциональных нарушений, из-за чего происходит спазм коронарных артерий. Это наблюдается редко при стрессовых ситуациях, из-за чего происходят нарушение гормональной регуляции функции сердца и коронарных артерий. Большое значение в развитии инфаркта имеют такие факторы риска, как ожирение, нарушение липидного обмена, сахарный диабет, малоподвижный образ жизни, курение, генетическая предрасположенность.
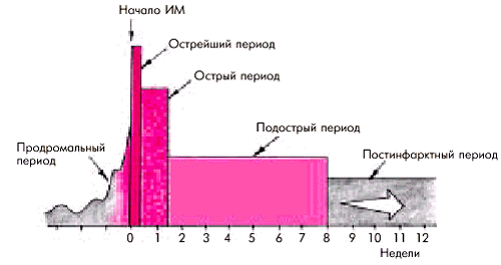
Течение болезни делится на 5 периодов:
- Прединфарктный (стенокардия).
- Острейший — от момента развития критической ишемии до возникновения морфологических признаков некроза — от 30 мин до 2 ч.
- Острый — формирование участка некроза и миомаляции — 2-10 дней.
- Подострый — полное замещение некротических масс грануляционной тканью и завершение начальных процессов формирования рубца — 4-8 недель.
- Постинфарктный — консолидация рубца и адаптация сердца к новым условиям функционирования — до 6 мес.
Патологоанатомическая картина
При внезапном прекращении притока крови к участку сердечной мышцы наступает его ишемия, а затем некроз. Позже, вокруг очага некроза образуются воспалительные изменения с развитием рыхлой соединительной ткани. Некротические массы рассасываются и замещаются рубцовой тканью. Инфаркт миокарда в большинстве случаем развивается в левом желудочке. Некроз захватывает либо слой сердечной мышцы, расположенный под эндокардом, либо, в тяжелых случаях, на всю толщину мышечного слоя, при этом возникают фибринозный перикардит. Иногда фибрин откладывается на внутренней оболочке сердца в участках, соответствующих некрозу миокарда — возникают пристеночные тромбоэндокардиты. Тромботические массы могут оторваться и попасть в общий кровоток, обусловливая эмболию сосудов мозга, легких, органов брюшной полости и т.д.
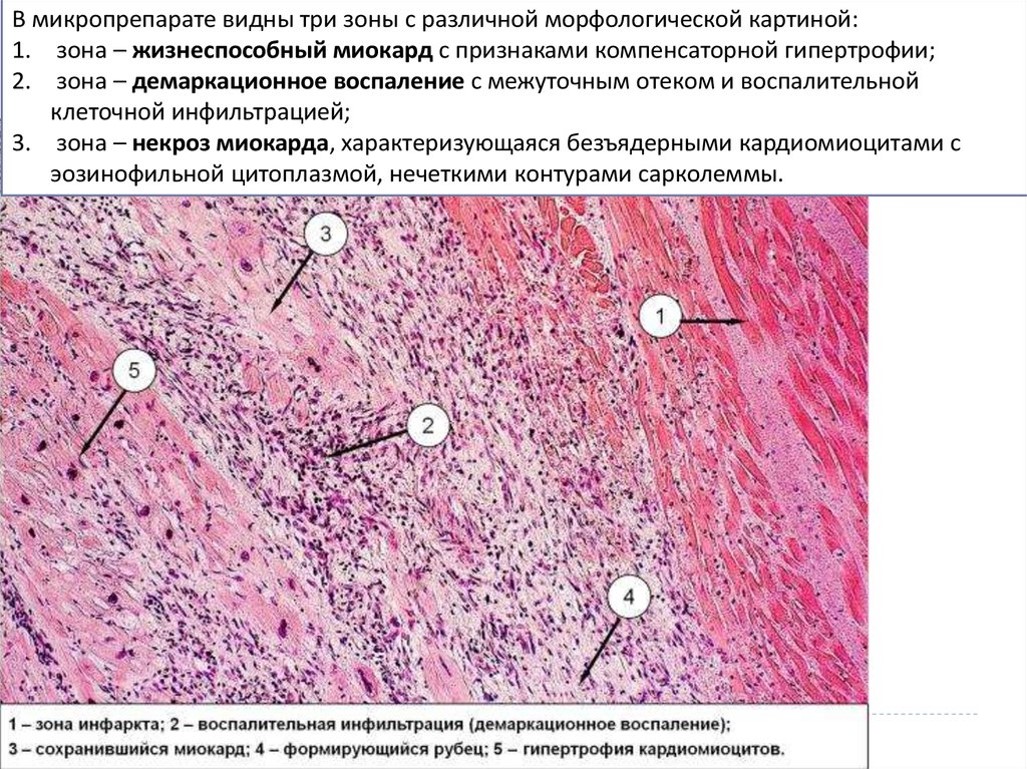
Теперь детально рассмотрим микропрепарат при инфаркте сердца:
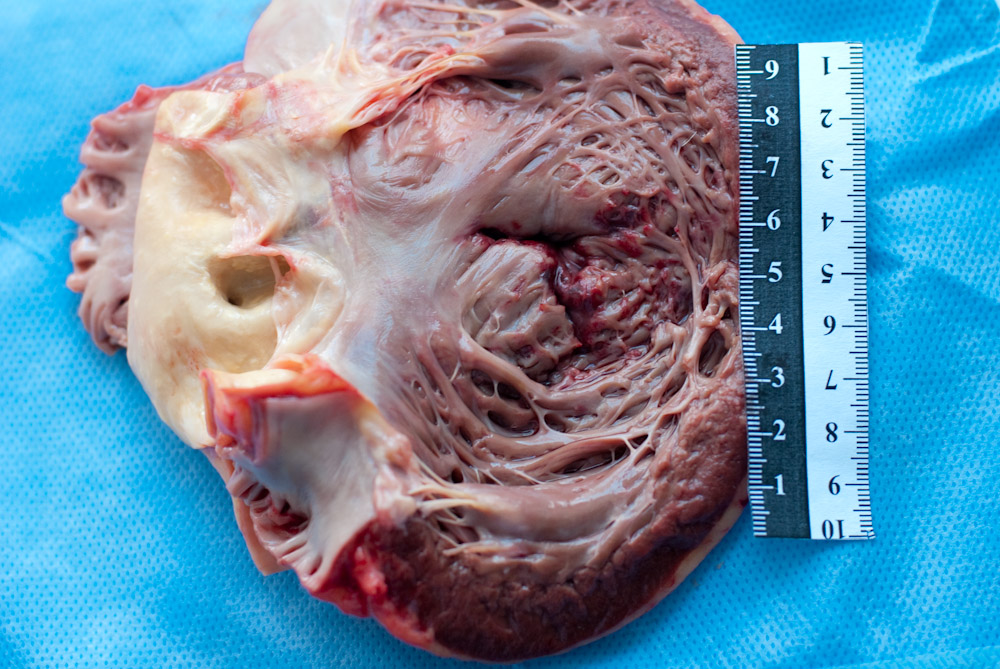
Описание Макропрепарата, где мы видим образования рубца:
Клиническая картина
Клиническое проявление болезни зависит от локализации и величины очага некроза сердечной мышцы. Основным клиническим проявлением инфаркта является приступ резчайших болей за грудиной. Боли перемещаются обычно в левую руку, плечо, ключицу, шею, нижнюю челюсть, межлопаточное пространство, а локализируется за грудиной или охватывает всю переднебоковую поверхность сердца. Боль имеет сжимающий, давящий, распирающий или жгучий характер. Бывали случаи, у некоторых больных отмечались волнообразные усиление и уменьшение боли. В отличие от боли при стенокардии, боли при инфаркте нельзя погасить с применением нитроглицерина и весьма продолжительны, от 20-30 минут до несколько часов. Возникает общая слабость, чувства нехватка воздуха, потливость. При обследовании больных, отмечаются бледность кожных покровов, выявляется тахикардия, тоны сердца становятся глухими, иногда встречается ритм галопа при аускультации. Вторым важным проявлением острого инфаркта служат признаки острой сердечно-сосудистой недостаточностью.
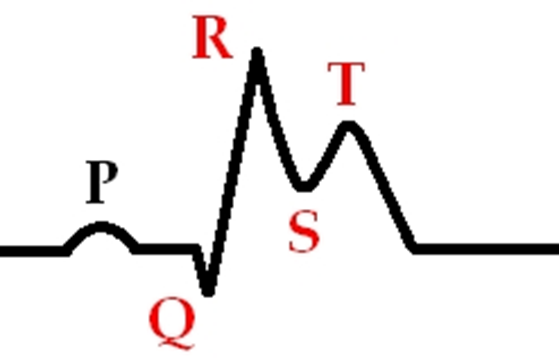
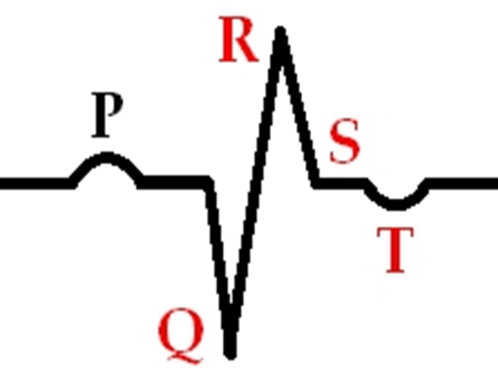
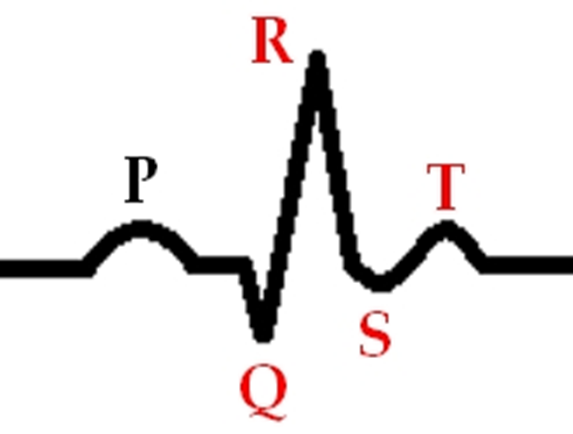
ЭКГ при инфаркте миокарда
Стадия развивающегося инфаркта миокарда
- Куполообразный сегмент ST выше изолинии
- Сегмент ST сливается с зубцом T
- Зубец R высокий
- Зубец Q невысокий
Острая стадия инфаркта миокарда
- Отрицательный зубец T
- Уменьшение амплитуды зубца R
- Углубление зубца Q
Заживающий инфаркт миокарда
- Отрицательный зубец T
- Сегмент ST приближается к изолинии
- Заживший инфаркт миокарда (на 29 сутки — до нескольких лет)
Заживший инфаркт миокарда
- Стойкий зубец Q
- Сниженная амплитуда зубца R
- Положительный зубец T
- Комплекс ST на изолинии[11]
Течение и осложнение
Течение инфаркта зависит от обширности поражения сердечной мышцы, состояния других артерий сердца и развития коллатерального кровообращения, от степени выраженности сердечной и сосудистой недостаточности, наличия осложнений. Особенно опасно появление желудочковой тахикардии, которая может перейти в фибрилляцию желудочков и являться причиной смерти больного. При обширном трансмуральном инфаркте миокарда, в первые 10 дней болезни, возможен разрыв стенки желудочка сердца, который приводит к быстрой, в течение нескольких минут, смерти больного. В течение болезни может образоваться аневризма сердца.
Острая аневризма сердца развивается в первые дни трансмурального инфаркта миокарда. Обычно образуется аневризма в стенке левого желудочка сердца. Клиническая картина острого аневризма сердца характеризуется появлением прекордиальной пульсации в 3-4 межреберье слева от грудины. При выслушивании сердца можно определить ритм галопа, а также шум трения перикарда, вследствие развившегося реактивного перикардита.
Хроническая аневризма сердца образуется из острой, когда некротизированный участок сердечной мышцы замещается соединительнотканным рубцом в более позднем периоде. Её признаки служат прекордиальная пульсация, смещение левой границы сердца влево, систолический шум в области аневризма, «застывшая», то есть сохраняющая характерные для острого периода болезни изменения. Хроническая аневризма сердца приводит к развитию сердечной недостаточности, которая трудно поддается лечению.
Лечение
Больных с инфарктом госпитализируют в первые часы болезни. Назначают абсолютный покой, диету с ограничением общей калорийности, исключают продукты, вызывающие вздутие кишечника. С целью купирования болевого приступа применяют сочетание нейролептических (дроперидол) с обезболивающим средствами (фентанил), внутривенное введение нитроглицерина.

Применяются с этой же целью наркотические анальгетики. В дальнейшем проводят лечение, направленное на устранение кардиогенного шока и сердечной недостаточности, аритмии. С первых часов развития инфаркта применяют фибринолитики, а затем антикоагулянты, вначале прямого, а затем непрямого действия, далее седативные, спазмолитические средства.
Заключение
Инфаркт сердца – одна из ведущих причин смертности населения планеты. Его развитие напрямую зависит от возраста и пола человека. В связи с более поздним появлением атеросклероза у женщин инфаркты диагностируются у них в 3–5 раз реже, чем у мужчин. В группу риска попадают все представители мужского пола, начиная с 40-летнего возраста. У людей обоих полов, перешедших рубеж 55–65 лет, заболеваемость примерно одинакова. По статистике 30–35% всех случаев острого инфаркта сердечной мышцы заканчиваются летальным исходом. До 20% внезапных смертей вызваны этой патологией.
Список литературы
- Пропедевтика внутренних болезней (А.Л.Гребенев)
- Пропедевтика внутренних болезней (Н.А.Мухин и В.С.Моисеев)
- Пропедевтика внутренних болезней — Атлас (Б.Бейтс)
- Патологическая анатомия (А.И.Струков и В.В.Серов)
- vsedavlenie.ru
- bariatriarf.ru
- otzovik.com
- zdravcity.ru