Введение
Коклюш (от фр. coqueluche; лат. Pertussis) — это острая антропонозная воздушно-капельная бактериальная инфекция, наиболее характерным признаком которой является приступообразный спазматический кашель. Опасное инфекционное заболевание дыхательных путей.
Возбудитель – Bordetella pertussis — впервые был обнаружен в 1900 г. в мазках из мокроты ребенка и затем выделен в чистой культуре в 1906 г. Ж. Борде и О. Жангу. Впоследствии возбудитель получил название палочка Борде-Жангу.
Таксономия
Отдел—Gracilicutes
Семейство—Alcaligenaceae
Род—Bordetella
Вид—Bordetella pertussis
Морфология и культивирование
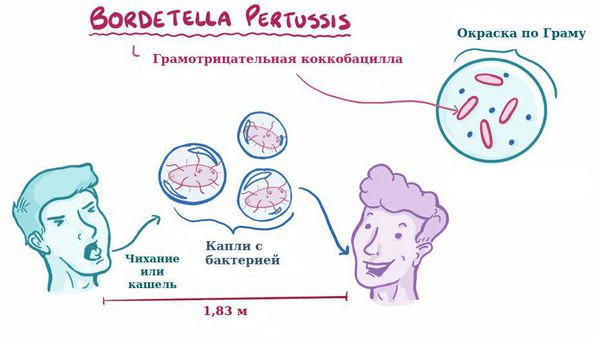
B. pertussis-мелкая овоидная грамотрицательная палочка с закругленными концами. Спор и жгутиков не имеет, образует микрокапсулу.
Культивирование: Бордетеллы – облигатные аэробы. Оптимальная температура роста — 35-36°С. Оптимальный рН=7,2-7,4. Требовательны к питательным средам. Для выращивания коклюшной палочки используется среда Борде-Жангу (картофельно-глицериновый агар с добавлением крови и пенициллина), на ней она растет в виде гладких, блестящих, прозрачных куполообразных с жемчужным или металлическим ртутным оттенком колоний. На казеиново-угольном агаре (КУА) вырастают гладкие выпуклые колонии, имеющие серовато-кремовый цвет и вязкую консистенцию.
Эпидемиология
Источник инфекции: Больной, особенно в последние дни инкубации, начале периода спазматического кашля. Коклюшная палочка распространяется на 2-2,5 м.
Заразность:
Непривитые – 30 дней
Привитые – 15 дней от момента появления кашля
Механизм передачи: Респираторный
Путь передачи: Воздушно-капельный
Восприимчивость: дети-с рождения, взрослые- вплоть до глубокой старости
Патогенез
Входные ворота — слизистые оболочки гортани, трахеи, бронхов. Бордетеллы не проникают внутрь клетки (неинвазивные микробы) и не поступают в кровь. И включает в себя несколько стадии:
Первая стадия – адгезия возбудителя на поверхности клеток.
Вторая стадия – местное повреждение тканей токсинами микроба. Возбудитель размножается на поверхности клеток эпителия, обусловливая развитие воспалительных катаральных явлений и возникновение очагов некроза. В более низкие отделы (мелкие бронхи, бронхиолы, альвеолы) возбудитель распространяется бронхогенным путем. Бактериемии при коклюше не бывает.
Третья стадия – стадия системных проявлений. Следствием некротических поражений является постоянное раздражение рецепторов афферентных волокон блуждающего нерва; возбуждение передается в область кашлевого центра, где формируется стационарный очаг возбуждения. В результате развивается основной симптомокомплекс коклюша – приступы судорожного кашля.
Клиническая картина
По течению заболевания, Бордетеллы делятся на 4 периода:
1. Инкубационный период продолжается от 5 до 21 дня (в среднем 7-10дней).
2.Катаральный период характеризуется появлением незначительного кашля, насморка, субфебрильной температуры. Кашель не поддается медикаментозному лечению, постепенно усиливается и к концу второй недели приобретает приступообразный характер. В этот период возбудитель обильно выделяется из организма. Продолжительность катарального периода около двух недель.
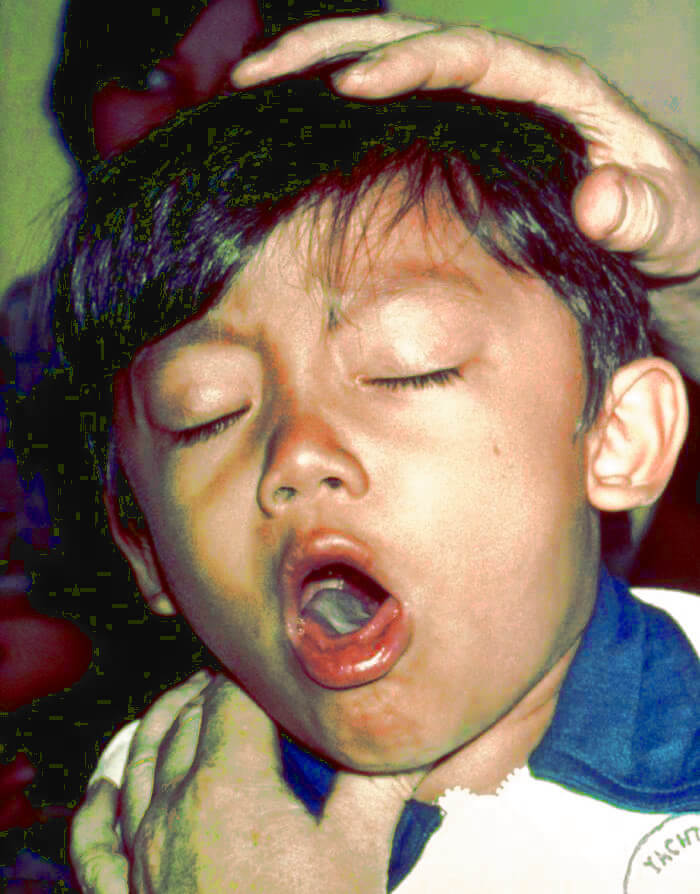
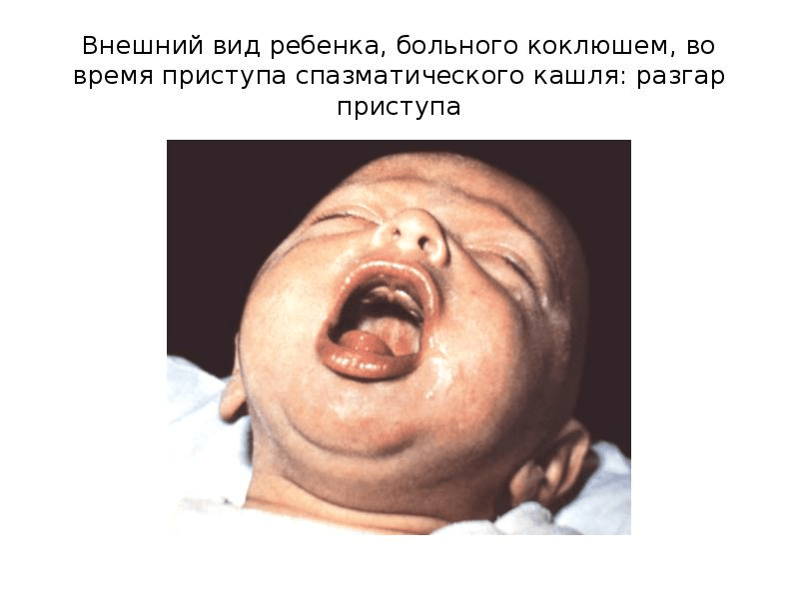
3.Конвульсивный (судорожный, спазматический, пароксизмальный) период. Появляется основной симптомокомплекс коклюша — приступы судорожного неукротимого “лающего” кашля, возникающие до 20-30 раз в сутки. Приступы могут развиваться под влиянием как специфических (микроб, его токсин), так и неспецифических (осмотр, звук, свет, инъекции и т.д.) раздражителей. Приступы заканчиваются отделением густой, вязкой мокроты. Кашель сопровождается цианозом лица и тела. При приступах кашля характерна поза больного – согнутая спина, высунутый язык. Может наступить асфиксия вследствие остановки дыхания; иногда наблюдается разрыв межреберных мышц. Температура тела в течение всего конвульсивного периода обычно остается нормальной. Продолжительность конвульсивного периода – 4-6 недель.
4.Период угасания (разрешения, выздоровления) – постепенно уменьшается число приступов, затем они исчезают; состояние нормализуется. Продолжительность периода угасания – 2-4 недели.
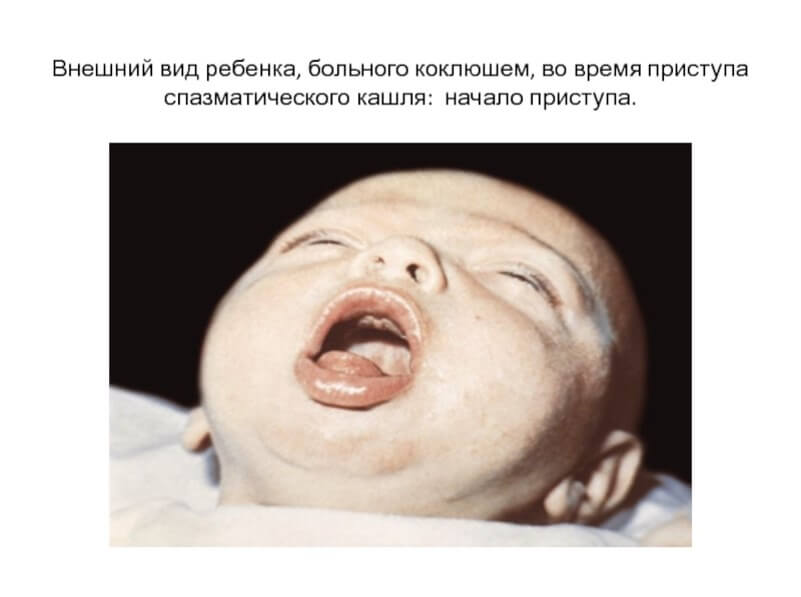
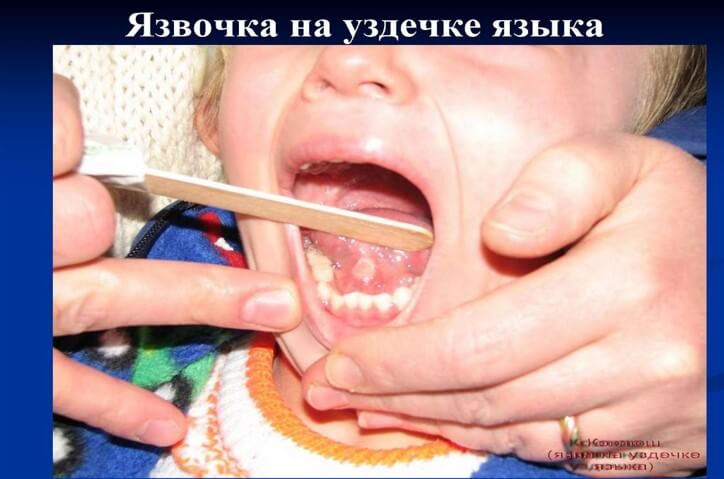
Во время приступа кашля: Положение ребенка вынужденное, лицо его красное или становится синюшным, глаза «наливаются кровью», слезятся, язык как бы выталкивается до предела и свисает, при этом кончик его загнут кверху. Набухают вены шеи, лица, головы. В результате травматизации уздечки языка о нижние резцы (или десны) у части детей наблюдаются надрыв и образование язвочек, Являющиеся патогномоничными для коклюша симптомами. В промежутках между приступами: одутловатость и пастозность лица, отечность век, бледность кожных покровов. В начале появляется периоральный, а затем разлитой цианоз лица. Возможны субконъюнктивальные кровоизлияния, петехиальная сыпь на лице и шее, язвочка на уздечке языка.
Иммунитет и Микробиологическая диагностика
После перенесенного коклюша приобретается стойкий пожизненный иммунитет.
Микробиологическая диагностика: Основной метод — бактериологический. Для выделения чистой культуры в качестве материала используют слизь с задней стенки глотки, которую высевают на КУА или среду Борде-Жангу. Материал берут с помощью клювовидного (через рот) или прямого (через нос) тампона с задней стенки глотки. Посев также может быть сделан методом “кашлевых пластинок”-во время кашля ко рту больного на расстоянии 8-10 см подносят открытую чашку Петри с питательной средой. Выросшую культуру идентифицируют по культуральным, биохимическим и антигенным свойствам. Вкачестве ускоренного применяют иммунофлуоресцентный метод – РИФ с материалом из зева больного и флюоресцентной сывороткой (позволяет получить ответ через 4-5 часов после взятия материала). Серологические методы (реакция агглютинации, непрямой гемагглютинации, связывания комплемента) используют как вспомогательные при выявлении атипичных форм, а также для ретроспективной диагностики, поскольку антитела к возбудителю появляются не ранее третьей недели заболевания.
Лечение и профилактика
Лечение. Возбудитель чувствителен к антибиотикам. Но антибиотикотерапию назначают в тяжелых случаях коклюша и детям до года жизни. Нормальный человеческий иммуноглобулин также применяют для лечения коклюша. Назначение эритромицина в катаральном периоде заболевания способствует элиминации микроба. Лечение антибиотиками после начала пароксизмальной стадии заболевания редко ускоряет выздоровление.
Профилактика. В течение первого года жизни ребенку необходима базовая трехкратная вакцинация убитой коклюшной вакциной в составе АКДС.
Заключение
Коклюш распространен в странах, где в течение многих лет широко проводятся противококлюшные прививки. У людей с упорным продолжительным кашлем у 20-26% серологически выявляется коклюшная инфекция. Частым осложнением коклюша, является пневмония. При применении современных методов лечения летальность при коклюше снизилась. Прививка особенно хорошо защищает от тяжелых форм коклюша. Исследования показали, что вакцина эффективна в 64% против легкой формы коклюша, на 81% против пароксизмальной и в 95% — против тяжелой.
Список литературы
- Воробьев, А. А. Медицинская и санитарная микробиология / А.А. Воробьев, Ю.С. Кривошеин, В.П. Широбоков. — М.: Академия, 2008. — 480 c.
- Воробьева, А. А. Атлас по медицинской микробиологии, вирусологии и иммунологии / Под редакцией А.С. Быкова, А.А. Воробьева, В.В. Зверева. — М.: Медицинское информационное агентство, 2008. — 272 c.
- Донецкая, Э. Г.-А. Клиническая микробиология / Э.Г.-А. Донецкая. — М.: ГЭОТАР-Медиа, 2011. — 480 c.
- moy-doktor.org
- knowledge.allbest.ru